La colonne vertébrale est composée de vertèbres et de disques intervertébraux.
Les disques intervertébraux sont des coussinets placés entre chaque vertèbre permettant les mouvements en amortissant les chocs. Ils sont constitués d’un anneau périphérique fibreux appelé l’annulus et d’une partie centrale plus gélatineuse, le nucleus, capable de se deformer et de resister à la compression. Cette séparation entre partie périphérique et centrale s’attenue avec l’âge. Sous l’effet de l’âge, du tabac, de traumatismes répétés et de facteurs génétiques, le disque se fragilise et se déshydrate. Parfois, une partie du disque migre à travers l’annulus, vers le canal rachidien dans lequel se trouve le sac dural et les nerfs et vient comprimer l’un d’eux. On parle alors de hernie discale.
Elle survient le plus souvent dans le bas du dos et peut alors entraîner une compression ainsi qu’une inflammation des nerfs rachidiens lombaires. Des douleurs dans la fesse, la cuisse, la jambe et le pieds (sciatique) peuvent être ressenties ainsi qu’une perte de sensibilité et une faiblesse allant parfois jusqu’à une paralysie.
Un traitement chirurgical est effectué dans des cas très précis après un bilan complet et suite à l’échec des traitements conservateurs (médicaments, physiothérapie…). En cas de douleurs extrêmement intenses résistant à tous les antalgiques, de paralysie ou de troubles sphinctériens, une intervention peut être nécessaire en urgence. Si de tels symptômes surviennent, il faut consulter en urgence.
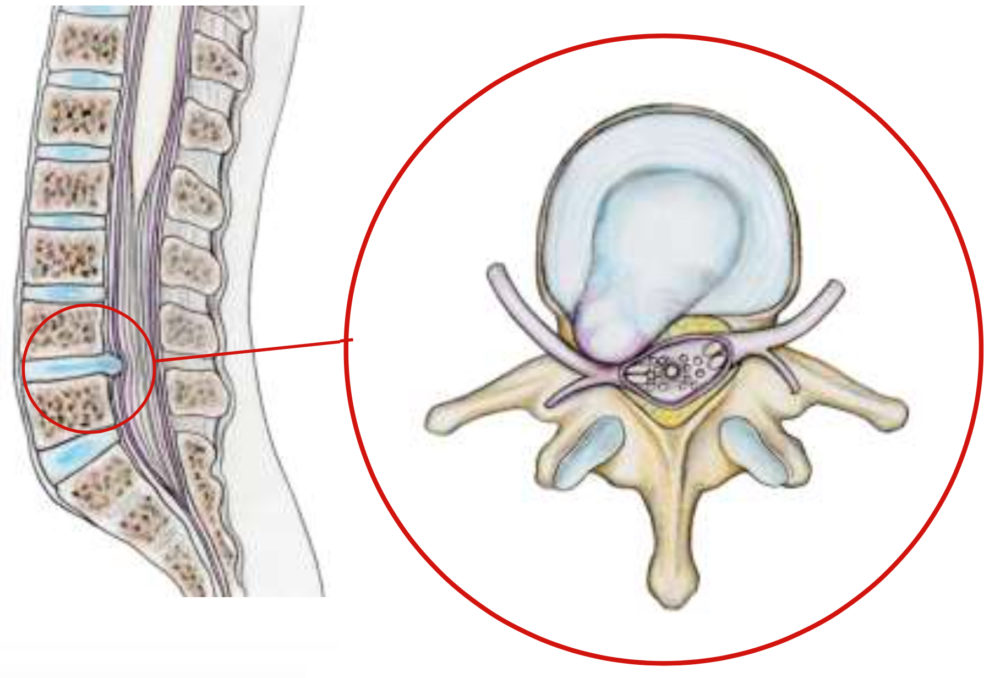
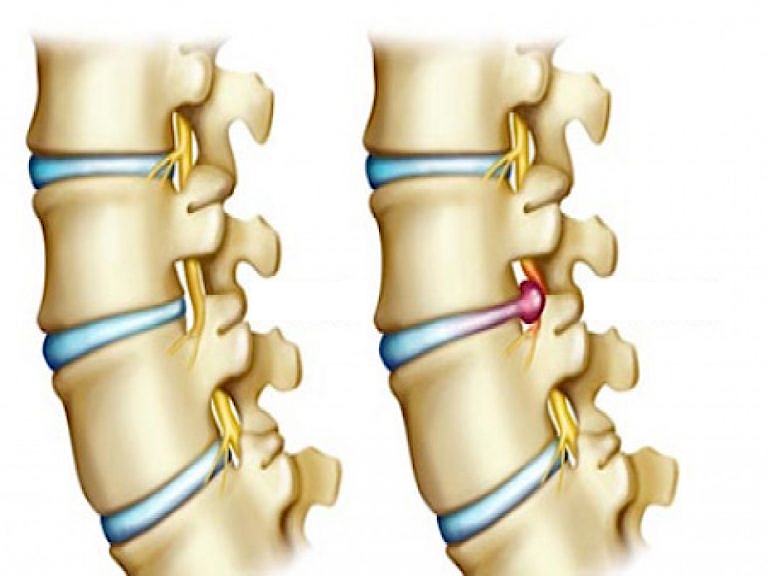
Les symptômes d’une hernie discale varient considérablement en fonction de l’emplacement de la hernie et de votre propre réaction face à la douleur. Si vous avez une hernie discale lombaire, vous pouvez ressentir une douleur qui irradie depuis le bas du dos, le long d’une ou des deux jambes et parfois jusqu’à vos pieds (appelée sciatique). Vous pouvez ressentir une douleur semblable à une décharge électrique.
Des activités telles que se pencher, se lever, se tordre et être assis peuvent déclencher ou augmenter la douleur. Se coucher à plat sur le dos avec les genoux pliés, ou sur le côté « en chien de fusil » peut soulager, car cela diminue la pression exercée sur le disque.
Parfois, la douleur s’accompagne d’engourdissements et de fourmillements dans la jambe ou le pied. Cela peut s’associer également à des crampes ou des spasmes musculaires dans le dos ou dans la jambe.
En plus de la douleur, vous pouvez ressentir une faiblesse musculaire de la jambe avec une diminution ou une perte de réflexes au niveau du genou ou du tendon d’Achille. En cas de paralysie, le pied peut tomber à la marche et la pointe frotte par terre. Le genou peut lâcher à la marche et la jambe se dérober entraînant une chute. Cela signifie que les muscles de la cuisse ou de la jambe sont paralysés. De même la vessie peut être paralysée avec une rétention d‘urine puis une perte d’urine. Ce sont des signes de gravité. Si vous éprouvez une faiblesse des jambes ou si vous avez des difficultés à contrôler votre vessie, il faut immédiatement consulter dans un service de neurochirurgie.
La hernie peut migrer en arrière à l’occasion d’un faux mouvement : effort de soulèvement, déménagement, gestes sportifs violents….. Cela peut aussi se produire spontanément sans aucun facteur déclenchant. Le vieillissement joue un rôle important. Avec l’âge, les disques s’assèchent et deviennent progressivement plus mous et pâteux. La paroi externe fibreuse du disque peut s’affaiblir favorisant la migration de la hernie. La migration de la hernie discale à travers la partie postérieure de l’annulus est à l’origine de la douleur dans le dos qui peut être extrême : Lumbago avec sensation de « blocage ». La compression du nerf par la hernie est à l’origine de la douleur dans la jambe.
La génétique, le tabagisme et un certain nombre d’activités professionnelles et récréatives peuvent conduire à une dégénérescence précoce du disque.
Les hernies discales sont plus courantes chez les personnes âgées de 30 à 40 ans, bien que les personnes d’âge moyen et plus âgées courent un risque légèrement plus élevé si elles ont une activité physique intense.
La hernie discale lombaire est l’une des causes les plus courantes de douleur dans le bas du dos associée à une douleur à la jambe. La hernie discale se produit plus rarement dans la région cervicale (cou) et beaucoup plus rarement dans la région thoracique au milieu du dos car ce segment de la colonne vertébrale est peu mobile.
Comment fait-on un diagnostic?
Lorsque vous ressentez une douleur, consultez votre médecin de famille. Votre médecin étudiera vos antécédents médicaux et vous interrogera pour comprendre vos symptômes. Ensuite, un examen clinique sera effectué pour préciser la douleur et rechercher d’éventuelles faiblesses musculaires ou engourdissements.
Votre médecin pourra vous prescrire un ou plusieurs examens: radiographie, IRM, scanner ou EMG.
- IRM : L’IRM est l’examen de choix car beaucoup plus précis que le scanner. Une IRM peut détecter quel disque est endommagé et s’il existe une compression nerveuse. Il peut également détecter une excroissance osseuse, ou un autre diagnostic tel qu’un canal lombaire étroit, un glissement d’une vertèbre sur une autre (Spondylolisthésis), une tumeur ….
- Scanner: le scanner peut également avoir une utilité dans la statégie de traitement car il permet de très bien visualiser l’os des vertèbres, en complément de l’IRM qui visualise très bien les tissus mous, les disques et les nerfs.
- L’électromyogramme permet de savoir quel nerf est concerné par la hernie en cas de doute à l’examen clinique et à l’imagerie. Il mesure la vitesse de conduction dans les nerfs. De petites aiguilles sont placées dans vos muscles et les résultats sont enregistrés sur une machine spéciale.
Quels sont les traitements disponibles?
Le traitement non chirurgical conservateur est la première étape et peut inclure médicaments, repos, kinésithérapie, exercices à domicile, injections épidurales de stéroïdes, manipulation douce par un ostéopathe et traitement de la douleur. Avec une approche médicale bien conduite, 80% des personnes souffrant de maux de dos ou de sciatique voient leur douleur diminuer ou disparaître au bout de 6 semaines environ et retrouvent une activité normale. Si vous ne répondez pas au traitement conservateur, votre médecin pourra vous orienter vers un neurochirurgien pour discuter d’une éventuelle intervention chirurgicale.
Traitements non chirurgicaux
Soins personnels: dans la plupart des cas, la douleur provoquée par une hernie discale s’atténuera en quelques jours et disparaîtra complètement en 4 à 6 semaines simplement en diminuant un peu son activité.
Médicaments: votre médecin peut vous prescrire des analgésiques, des anti-inflammatoires non stéroïdiens (AINS), des relaxants musculaires et/ou des corticoïdes.
Les anti-inflammatoires non stéroïdiens sont utilisés pour réduire l’inflammation et soulager la douleur.
Les antalgiques peuvent soulager la douleur mais n’ont pas les effets anti-inflammatoires des AINS. L’utilisation à long terme d’analgésiques et d’AINS peut provoquer des ulcères d’estomac ainsi que des problèmes rénaux et hépatiques.
Des relaxants musculaires peuvent être prescrits pour contrôler les spasmes musculaires.
Des corticoïdes peuvent être prescrits pour réduire l’inflammation des nerfs. Ils sont pris oralement à doses réduites sur une période courte de quelques jours. Ils présentent l’avantage de fournir un soulagement plus rapide de la douleur en l’espace de 24 heures mais peuvent avoir des effets secondaires importants en cas d’utilisation prolongée.
Injections de corticoïdes: la procédure est réalisée sous rayons X et consiste en une injection de corticostéroïdes et d’un agent anesthésiant dans l’espace épidural de la colonne vertébrale. Le médicament est administré à proximité de la zone douloureuse afin de réduire l’inflammation des nerfs localement. Environ 50% des patients remarqueront un soulagement après une injection épidurale, bien que les résultats tendent à être temporaires. Des injections répétées peuvent éventuellement être administrées pour obtenir le plein effet. La durée du soulagement de la douleur varie, pouvant durer des semaines ou des années.
Kinésithérapie : le but est de vous aider à reprendre votre activité complète dès que possible et à prévenir les récidives. Les kinésithérapeutes peuvent vous expliquer les techniques appropriées de posture, de levage et de marche. Ils travailleront avec vous pour renforcer les muscles du bas du dos, des jambes et abdominaux. Ils vous encourageront également à vous étirer et à augmenter la flexibilité de votre colonne vertébrale et de vos jambes. Les exercices de renforcement musculaire sont des éléments clés de votre traitement et devraient être poursuivis tout au long de la vie.
Thérapies holistiques: Certains patients trouvent l’acupuncture, la méditation et le biofeedback utiles dans la gestion de la douleur et l’amélioration de leur santé en général.
Traitements chirurgicaux:
La chirurgie pour une hernie discale lombaire peut être une option si vos symptômes ne s’améliorent pas de manière significative avec les traitements conservateurs ou si la douleur devient intolérable et n’est pas soulagée par des antalgiques puissants. La chirurgie peut également être recommandée si vous présentez des signes de lésions nerveuses, telles qu’une faiblesse ou une perte de sensation dans vos jambes.
Discectomie microchirurgicale: le chirurgien pratique une petite incision au milieu du dos. Pour atteindre le disque endommagé, les muscles de la colonne vertébrale sont écartés pour exposer la vertèbre. L’espace entre les deux vertèbres est ouvert en enlevant le ligament qui va de l’une à l’autre (Ligament jaune) et une partie de l’os est enlevée pour exposer la racine nerveuse et le disque. Le morceau de disque qui comprime le nerf est soigneusement retiré à l’aide d’instruments spéciaux et sous microscope. Environ 90% des patients se remettent rapidement et bien de cette chirurgie et peuvent reprendre leur travail normal au bout de six semaines environ.
Discectomie microendoscopique mini-invasive: le chirurgien fait une petite incision dans le dos. De petits tubes, appelés dilatateurs, sont utilisés avec un diamètre croissant pour élargir un tunnel vers la vertèbre. Une petite partie de l’os est enlevée pour exposer la racine nerveuse et le disque. Le chirurgien utilise un endoscope ou un microscope pour retirer le morceau de disque qui comprime la racine nerveuse. Cette technique provoque moins de blessures musculaires qu’une discectomie traditionnelle et permet une récupération plus rapide. Elle n’est pas applicable à toute les hernies discales.
Période post-opératoire: le soulagement est le plus souvent immédiat. La convalescence prescrite après une intervention est d’environ 4 à 6 semaines avec une consultation de contrôle à l’issue de cette période. Pendant cette période, le patient reprend ses activités progressivement sans forcer et en évitant les mouvements à risque. Des antalgiques sont généralement prescrits en cas de douleurs lombaires post-opératoires autour de la région opérée. Elles sont le plus souvent très limitées. Une kinésithérapie est également souvent proposée. Une convalescence en centre spécialisée est rarement nécessaire. La reprise d’activités sportives se fait généralement progressivement après la période de convalescence. En fonction de l’activité professionnelle du patient, une reprise en mi-temps thérapeutique est parfois nécessaire.
